Malá změna úhrad znamená velkou šanci pro mnoho nemocných

Malá změna úhrad znamená velkou šanci pro mnoho nemocných
Inhibitory PCSK9: posun v léčbě KV-onemocnění
Nástup inhibitorů PCSK9 je asi největším posunem, ke kterému v poslední dekádě ve farmakoterapii kardiovaskulárních (KV) onemocnění došlo. Tato léčba je však v České republice stále pod svým potenciálem, dostává se k ní jen malá část nemocných, kteří by z ní mohli profitovat. Hovořilo se tom na různých místech programu letošního virtuálního sjezdu České kardiologické společnosti. Příležitost k debatě o rozšíření dostupnosti léčby inhibitory PCSK9 nabídl i interaktivní workshop založený na třech komentovaných kazuistikách z reálné praxe. Tato diskuse byla podpořena společností Sanofi.
Workshop s názvem „Jak zahájit léčbu inhibitory PCSK9“ zahájil prof. MUDr. Miloš Táborský, CSc., přednosta I. interní kliniky – kardiologické LF UP a FN Olomouc: „Nyní nastává to, co nazývám třetí revolucí v hypolipidemické léčbě. Od 1. října platí změny indikačních kritérií pro úhradu inhibitorů PCSK9. U populace s nefamiliární hypercholesterolemií v sekundární prevenci může nyní být k podávání alirokumabu indikován pacient, který nedosahuje cíle koncentrace LDL-cholesterolu (LDL-C) 2,5 mmol/l, u familiární hypercholesterolemie v primární prevenci je tento cut off pro úhradu stanoven na 3,1 mmol/l. Od dosud platných hodnot je to výrazný posun ve smyslu dostupnosti léčby,“ řekl prof. M. Táborský na úvod.
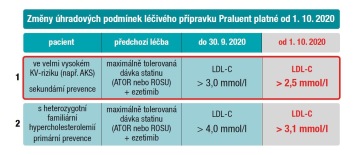
Poté už se pozornost diskutujících i virtuálního auditoria přenesla k první kazuistice. Ta se týkala nemocného s heterozygotní formou familiární hypercholesterolemie (FH) v primární prevenci. K tomuto tématu se nejprve vyjádřil předseda České společnosti pro aterosklerózu prof. MUDr. Michal Vrablík, Ph.D. Ten připomněl, že FH představuje vůbec nejčastější dědičné metabolické onemocnění s předpokládanou prevalencí jeden postižený na 200 obyvatel. V České republice by tak mělo být přibližně 40 000 takových nemocných. Tato primární monogenní porucha je charakteristická zvýšenou koncentrací celkového i LDL-C, v důsledku čehož dochází k předčasným manifestacím aterosklerózy. „Jde o autosomálně dominantně dědičné onemocnění, měli bychom tedy být schopni vysledovat vertikální přenos v rodině. Na klinické symptomy, o kterýchse v učebnicích hovoří, tedy například přítomnost šlachových xantomů, příliš spoléhat nelze,“ upozornil prof. M. Vrablík.
Není-li včas rozpoznána a léčena, FH zásadně zkracuje dobu života. Příležitostí, byť už opožděnou, ke stanovení této diagnózy je i manifestace KV-postižení. „U každého nemocného s akutním koronárním syndromem (AKS) do 50. roku věku by mělo být zváženo, zda příčinou není FH. I ve studii EUROASPIRE byla mezi nemocnými s AKS do 40 let prevalence FH přibližně 20 %. Čím je nemocný s infarktem myokardu mladší, tím větší je pravděpodobnost, že před sebou máme pacienta s FH. Přítomnost mutace přitom znamená vždy několikanásobně vyšší riziko aterosklerotických cévních komplikací ve srovnání s ostatními pacienty s podobnou hodnotou LDL-C. Je to dáno faktorem času – pacienti s FH jsou vysoké koncentraci LDL-C exponováni od dětství, jejich kumulativní expozice je tedy vyšší,“ vysvětlil prof. M. Vrablík.
V České republice již po řadu let funguje systém screeningu, dispenzarizace a léčby nemocných s FH. Této problematice se věnuje síť tzv. MedPed center, která jsou rozmístěna po celé republice.
„Máme doporučené postupy, které stanovují i cílové hodnoty LDL-C. U rizikových nemocných s již manifestovanou ICHS nebo s diabetes mellitus je tento cíl 1,8 mmol/l, u vysoce rizikových nemocných pak 1,4 mmol/l,“ uvedl prof. M. Vrablík.
Celý článek je ke stažení ZDE.
Převzato se souhlasem nakladatele “Athero Review“.
Malá změna úhrad znamená velkou šanci pro mnoho nemocných. A little change in payment means a big chance for a lot of ills. AtheroRev 2020; 5(3):